急性期入院
7対1病院の絞り込みが始まる チーム医療の評価アップで増収も
患者の重症度と人員体制の要件を厳格化し、クリアできる施設を重点的に評価して急性期病床を絞り込む──。急性期入院分野の改定内容には、そんな厚労省の意図が反映されている。
今改定では7対1・10対1一般病棟を含む入院基本料と特定入院料が11点アップしたが、算定施設の多い栄養管理実施加算と褥瘡患者管理加算の廃止に伴う調整分なので、実質はプラスマイナスゼロ。大きく変わったのは算定要件だ(図2)。7対1入院基本料では、平均在院日数と入院患者の看護必要度基準の要件を厳格化。厚労省資料によれば、7対1一般病棟を持つ医療機関のうち、現時点で新たな平均在院日数要件をクリアできていないところは数パーセントにすぎないが、看護必要度基準の要件は約30%が満たしていない。
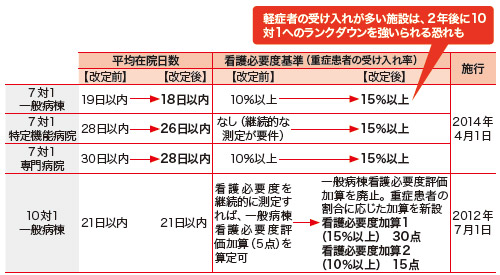
新要件の適用は、2014年4月1日から。看護必要度基準の要件を満たせていない病院は、それまでに救急機能の強化など、重症患者を積極的に受け入れる体制を構築する必要に迫られる。
10対1一般病棟入院基本料では、看護必要度を継続的に測定すれば算定できる一般病棟看護必要度評価加算(5点)を廃止。重症患者の受け入れ割合に応じて2段階の「看護必要度加算」(30点、15点)を新設した。10対1病院の7割近くが下位ランクの「加算2」の要件である「重症患者10%以上」を満たしており、これらの施設は加算算定で入院基本料単価がアップする。
ここ数回の改定で主要テーマに位置づけられてきた勤務医の負担軽減は、今改定でも重視された。
具体的には、看護補助者の手厚い配置を評価する急性期看護補助体制加算に、上位の25対1のランクを新設(160点、140点)。夜間に看護補助者、看護職員を手厚く配置すると算定できる「看護補助者夜間配置加算」(10点、5点)、「看護職員夜間配置加算」(50点)のほか、病棟薬剤師の配置を評価する「病棟薬剤業務実施加算」(100点、週1回)なども新設した。
看護補助者などの手厚い配置は重症者受け入れの面でも不可欠であり、今後、増員に向けた動きが強まるだろう。
基礎係数導入の影響は2018年まで
DPC(診断群分類)に基づく1日当たり包括払い(DPC/PDPS)制度は、今改定で将来像がほぼ確定した。厚労省は今改定まで、調整係数の調整分を機能評価係数IIへ移行する作業を進めてきたが、それが一段落ついた形だ。
調整分をすべて洗い出すのは不可能と判断した厚労省は、今改定から新たにDPC病院I群、II群、III群という三つの医療機関群ごとに「基礎係数」を設定。これは、医療機関群内の病院の直近実績(包括範囲内の医療行為を出来高点数に換算したもの)の平均から算出したもので、今回を含め4回の改定で調整係数から段階的に置き換えていく。DPC対象病院のおよそ85%に相当する約1300病院はDPC病院III群に属し、同一の基礎係数が適用される。
例えば現在、調整係数が平均より高いIII群の施設は、2018年改定まで自動的に医療機関別係数が下がることになる。機能評価係数IIを上げる努力に加えて、これまで以上にコスト管理が必要になりそうだ。





















































